Cette question, fréquente en oncologie à l’approche de la fin de vie, traduit des peurs et des questionnements divers : en suis-je bien là, peur de souffrir, peur d’être seul, peur de “ne pas savoir faire”. Quand y répondre, et comment y répondre avec justesse et accompagner les patients dans cette étape ? Cet article propose des repères concrets et des clés de communication pour aborder cette question avec justesse.
Résumé
Répondre aux questions sur la fin de vie en oncologie suppose une connaissance des trajectoires cliniques et une capacité à identifier les attentes, les craintes et les enjeux pour le patient. Cet article propose des repères concrets pour structurer une réponse ajustée, inscrire ces échanges dans la planification anticipée des soins, et adopter une posture à la fois experte, honnête et soutenante.
Abstract
“Doctor, how does it go at the end?”. Answering questions about the end of life in oncology
Answering end-of-life questions in oncology requires knowledge of typical clinical trajectories and the ability to identify the patient’s expectations, fears and concerns. This article offers practical guidance to build a tailored response, integrate these discussions into advance care planning, and adopt a posture that is both expert, honest and supportive.
Trajectoire de fin de vie
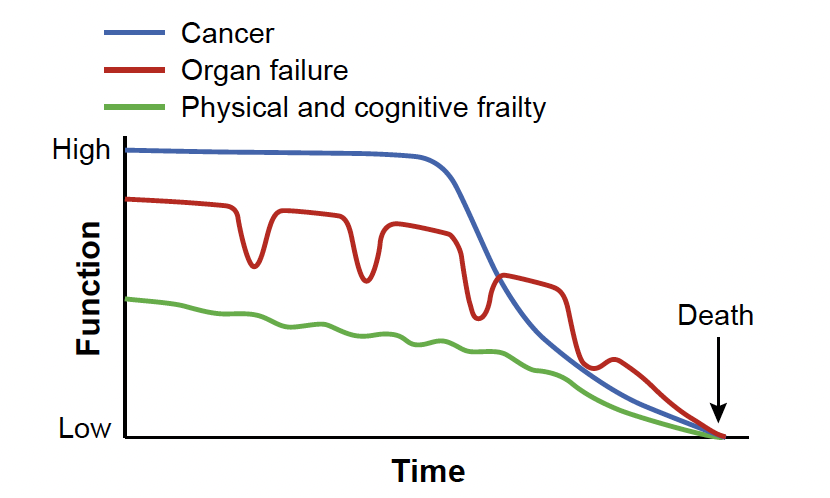
En France, environ 30 % des décès sont imputables à une pathologie cancéreuse (1). Chez les patients atteints de cancer avancé, la trajectoire de fin de vie est généralement progressive et relativement prévisible, à la différence des trajectoires plus incertaines observées dans les défaillances d’organes chroniques (Fig. 1) (2).
Figure 1 – Trajectoires de fin de vie selon le type de pathologie (d’après 2).
Le terme Function désigne ici la capacité globale de la personne à réaliser ses activités de vie quotidienne, à maintenir son autonomie physique, cognitive et sociale. Le cancer suit classiquement une trajectoire relativement linéaire, marquée par un déclin fonctionnel progressif à l’inverse de l’insuffisance d’organe, qui évolue par “poussées” successives, et de la polypathologie qui se caractérise par une dégradation plus imprévisible.
Le tableau clinique
Le tableau clinique est dominé par un syndrome d’altération de l’état général, caractérisé par une asthénie croissante, une réduction des apports alimentaires et une perte de poids. La progression tumorale, locorégionale ou métastatique, constitue l’un des mécanismes principaux de décès, par défaillance d’organe liée à la topographie et à l’extension de la charge tumorale. La cachexie, fréquente notamment dans les cancers bronchopulmonaires et digestifs, résulte d’un processus multifactoriel combinant anorexie, inflammation systémique et amyotrophie.
À ces mécanismes s’ajoutent des complications intercurrentes :
• infections sévères, favorisées par l’immunodépression liée à la maladie ou aux traitements ;
• événements thromboemboliques ;
• troubles métaboliques tels que l’hypercalcémie ou l’hyponatrémie.
Par ailleurs, certains décès sont directement imputables à la toxicité des traitements, qu’elle soit aiguë ou cumulative, en particulier chez les patients âgés, fragiles ou polymédiqués.
Quel que soit le mécanisme initialement mis en jeu (défaillance hépatique, insuffisance rénale terminale non suppléée, etc.), le processus de mort résulte in fine d’une défaillance irréversible de l’un ou plusieurs des trois systèmes vitaux : le système nerveux central, le système cardiovasculaire ou le système respiratoire (3).
L’incertitude
La trajectoire en fin de vie comporte une incertitude fondamentale :
• d’une part, sur le mécanisme exact du décès, rarement identifiable avant qu’il ne survienne ;
• d’autre part, sur le délai dans lequel celui-ci interviendra. Même en présence de signes réputés de pronostic péjoratif – tels que l’état général altéré ou la dénutrition -, la prédiction du moment de la mort demeure incertaine. Les travaux de Hui et Bruera montrent que les médecins se trompent fréquemment dans leurs estimations, avec une tendance globale à la surestimation de la survie (4).
Connaître les trajectoires possibles, mais reconnaître les limites de ce que l’on peut prédire : cette double posture – savoir et humilité – est un préalable nécessaire pour informer les patients et leurs proches de façon ajustée. Nommer l’incertitude quand elle existe, plutôt que prétendre tout savoir, est souvent la condition pour créer un climat de confiance et accompagner au plus juste.
Ce qui se cache derrière la question
« Est-ce que je vais mourir ? », « Combien de temps il me reste ? », « Comment ça va se passer à la fin ? » Ces questions ne sont presque jamais de simples demandes d’information. Elles traduisent souvent un mélange de peur, de besoin d’anticipation et de recherche de lien. Comprendre ce qui motive la question est essentiel pour y répondre de façon ajustée (5).
La peur de souffrir
C’est l’une des peurs les plus fréquentes. Elle concerne les symptômes attendus en phase terminale (douleur, étouffement, confusion, agitation), le scénario de l’agonie, et plus largement la peur d’un processus mal accompagné. Le patient redoute moins la mort elle-même que les modalités de sa survenue (6). Cette peur peut être renforcée par des représentations issues d’une expérience traumatique de fin de vie vécue dans l’entourage.
La peur de disparaître
Certaines peurs relèvent d’un registre plus existentiel : peur de ne plus exister et peur de laisser les siens. Ces deux angoisses traduisent la difficulté à penser l’après, pour soi comme pour ses proches. Elles appellent à prendre en compte le système relationnel dans lequel se trouve le patient.
La peur de « ne pas savoir faire »
Moins exprimée, cette peur est pourtant fréquente. Elle concerne la capacité à faire face à la fin de vie : savoir quand appeler, comment réagir aux symptômes, que dire à ses proches, que faire si l’on perd ses moyens. Elle peut aussi traduire la crainte qu’il faille faire quelque chose soi-même, et que sinon la situation puisse durer sans que rien ne se passe. Elle renvoie finalement à un besoin de sécurité, face à une situation inconnue et angoissante.
La quête de vérité et d’anticipation (« combien de temps il me reste ? »)
D’autres patients souhaitent des éléments concrets sur le délai. Pas pour reprendre le contrôle, mais pour organiser, préparer, transmettre. Il peut s’agir de mettre ses affaires en ordre, rappeler ses proches, prendre des décisions importantes. Au-delà des démarches concrètes, la question peut signifier le début d’un travail personnel de clôture chez le patient.
Un appel à la relation
Poser une question sur la fin de vie peut être avant tout une tentative de créer ou de maintenir un lien. Le patient “teste” le soignant : est-ce qu’il va répondre ? Est-ce qu’il va fuir ? L’enjeu n’est pas tant la réponse que la présence sécurisante de l’interlocuteur. C’est une manière de vérifier que le lien tient, même dans un moment de bascule.
Le besoin de contrôle
Certaines personnes, du fait de leur personnalité ou de leur trajectoire de vie, éprouvent un fort besoin de garder la main sur ce qu’elles vivent. Chez ces patients, la demande d’informations peut être liée à une volonté de maîtriser les étapes, voire, dans certains cas, à une demande de mort provoquée, motivée par la peur de perdre ce contrôle. Ce besoin est structurant ; il est important de l’identifier pour adapter l’accompagnement et les échanges.
Une même question peut prendre des sens très différents selon les contextes ; l’enjeu est de comprendre ce qu’elle signifie ici et maintenant. Et pour y accéder, il faut parfois explorer : « Qu’est-ce qui vous fait poser cette question aujourd’hui ? ».
Adapter sa réponse
Répondre à la question « Comment ça se passe à la fin ? » ne peut donc se faire qu’après avoir compris ce qui se joue derrière : une peur, un besoin d’anticipation, un appel à la relation. Cette exploration préalable permet d’éviter des réponses trop techniques, trop floues ou trop frontales, et de pouvoir prendre pour point de départ les représentations du patient (Encadré 1).
Une fois ce premier pas franchi, la réponse peut s’appuyer sur trois dimensions complémentaires (7).
La transmission de repères cliniques simples
La première est la transmission de repères cliniques simples, en s’appuyant sur nos connaissances, mais aussi sur ce que l’on ne peut pas prédire. Décrire l’évolution typique (ralentissement progressif, fatigue, sommeil accru, perte de conscience) peut permettre de rendre plus concret ce qui inquiète et apaiser, si elle est formulée avec calme et sans dramatisation.
Le soutien relationnel et émotionnel
La deuxième dimension est celle du soutien relationnel et émotionnel. Il ne s’agit pas uniquement de rassurer, mais de garantir que le patient ne sera pas seul, et que l’équipe restera présente jusqu’au bout. Il est notamment important de formuler clairement que l’arrêt d’un traitement anticancéreux (comme la chimiothérapie) ne signifie pas l’arrêt du suivi, ni l’abandon, mais au contraire une prise en charge active et continue, avec des ajustements réguliers des traitements de la douleur, de l’angoisse et de l’inconfort, à domicile ou à l’hôpital, en veillant à ce qu’aucun symptôme ne devienne insupportable – y compris en faisant dormir, si besoin. Les proches traversent cette période avec leurs propres inquiétudes et doivent entendre qu’ils sont intégrés à cet accompagnement. Mettre l’accent sur la continuité du lien, pour le patient comme pour les proches, est un marqueur essentiel de sécurité.
La mobilisation des ressources de soins de support
Enfin, répondre à une question sur la fin de vie, c’est aussi mobiliser concrètement les ressources de soins de support, pour construire une réponse adaptée aux besoins spécifiques du patient (8). Ces ressources ne se substituent pas à l’oncologue : elles le prolongent, le complètent, et renforcent la cohérence du parcours.
Parmi elles :
• l’équipe mobile de soins palliatifs (EMSP) permet une évaluation complète des besoins, une adaptation des traitements symptomatiques, un soutien à l’équipe soignante et une coordination du parcours (domicile, hôpital, USP). Elle est aussi un point d’appui utile pour les proches ;
• le soutien psychologique, qu’il soit assuré par un psychologue, un psychiatre de liaison ou un intervenant en soins de support, peut aider à formuler, contenir ou traverser les peurs ;
• le service social permet d’anticiper les freins concrets : retour à domicile, HAD, congés de proches aidants, questions juridiques ou financières ;
• un soutien d’ordre spirituel ou religieux peut également être proposé, via les aumôneries hospitalières ou des intervenants extérieurs, en fonction des souhaits du patient ;
• d’autres ressources peuvent être mobilisées selon les besoins et les disponibilités : conseils diététiques, kinésithérapie, soins socio-esthétiques, psychomotricité, thérapies complémentaires (hypnose, sophrologie…), dispositifs à l’intention des proches aidants… Dans les établissements qui en disposent, les biographes hospitaliers peuvent accompagner le patient dans un travail de récit de vie, avec l’objectif spécifique d’une mise en sens par la narration ou par la transmission ;
• le médecin traitant joue un rôle central, trop souvent marginalisé dans le parcours oncologique. Il est un relais de proximité indispensable, surtout lorsqu’un projet de soins à domicile est envisagé.
Adapter sa réponse, c’est donc articuler parole, posture et action au plus près des besoins du patient. Elle implique nécessairement une part de subjectivité du soignant : nos réponses sont en partie façonnées par qui nous sommes, et nécessitent donc une vigilance pour ne pas laisser nos représentations prendre le pas sur celles du patient.
C’est aussi reconnaître qu’on ne peut pas tout dire d’un bloc, mais qu’on peut construire une réponse progressive et soutenue par une équipe élargie, dans le cadre d’une démarche construite (Encadré 2) (10). Les questions liées à la fin de vie évoluent au fil du parcours, et les réponses doivent pouvoir s’ajuster dans la durée.
Bibliographie
1. Institut national de la statistique et des études économiques (Insee). Causes de décès selon le sexe – Données annuelles de 1990 à 2021. 2024. Disponible sur : www.insee.fr/fr/statistiques/2385258.
2. Murray SA, Kendall M, Boyd K, Sheikh A. Illness trajectories and palliative care. BMJ 2005 ; 330 : 1007-11.
3. Parish DC, Goyal H, Dane FC. Mechanism of death: there’s more to it than sudden cardiac arrest. J Thorac Dis 2018 ; 10 : 3081-7.
4. Hui D, Bruera E. Prognostication of survival in patients with advanced cancer: Predicting the unpredictable. Ann Intern Med 2015 ; 162 : 343-51.
5. Back AL, Arnold RM, Tulsky JA. Serious Illness Communication Guide. 2009.
6. Clayton JM, Hancock KM, Butow PN et al. Clinical practice guidelines for communicating prognosis and end-of-life issues with adults in the advanced stages of a life-limiting illness, and their caregivers. Med J Aust 2007 ; 186 : S77-108.
7. Ferrell BR, Temel JS, Temin S et al. Integration of palliative care into standard oncology care: American Society of Clinical Oncology clinical practice guideline update. J Clin Oncol 2017 ; 35 : 96-112.
8. ESMO Guidelines Committee. Supportive and Palliative Care: ESMO Clinical Practice Guidelines. Ann Oncol 2020 ; 31 : 1368-83.
9. Wright AA, Zhang B, Ray A et al. Associations between end-of-life discussions, patient mental health, medical care near death, and caregiver bereavement adjustment. JAMA 2008 ; 300 : 1665-73.
10. Brighton LJ, Bristowe K. Communication in palliative care: talking about the end of life, before the end of life. BMJ 2016 ; 353 : i5210.